彭长生医生的科普号
- 精选 血脂很重要!到底应该控制到什么水平
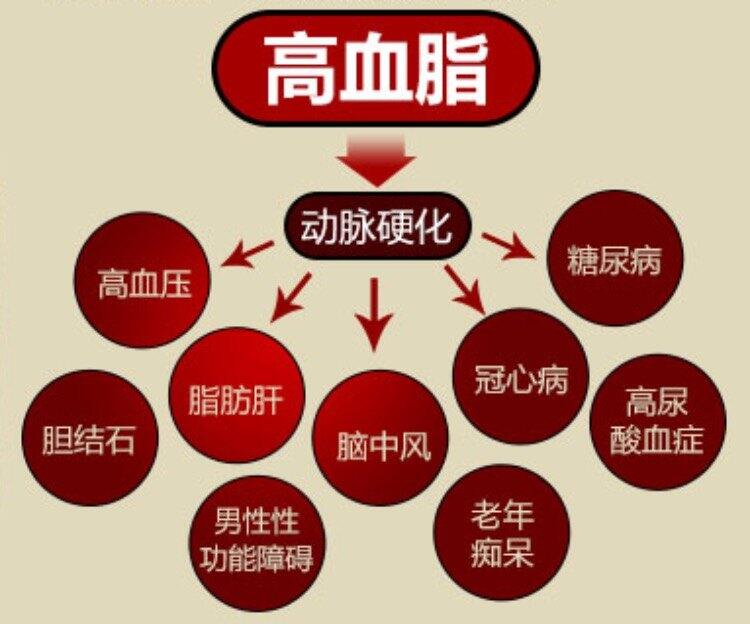
尽管冠心病的危险因素有很多,比如高血压、高血脂症、吸烟、肥胖、糖尿病等,但本质是由于血脂增高、血管壁损伤等导致冠状动脉壁脂质沉积形成动脉粥样硬化斑块,在动脉粥样硬化斑块的基础上形成血栓,造成冠状动脉管腔狭窄或闭塞,导致心肌缺血缺氧甚至坏死。而低密度脂蛋白胆固醇(LDL-C)是公认导致动脉粥样硬化的最基本因素,是动脉粥样硬化发生和进展的核心。大量临床试验都显示在胆固醇不同水平的冠心病患者中,降胆固醇治疗可使各种冠心病的相关事件发生率明显减少,血浆胆固醇每降低1%,冠心病事件发生的危险性可降低2%。可以说,防治脂质代谢紊乱是防治冠心病的重要措施。但在日常生活中,很多冠心病患者并不知道血脂到底在什么水平是正常的,又应该控制在什么水平? 我们知道在血脂的检测项目中,基本的检测指标包括总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)以及甘油三酯(TG)等。但大量临床研究反复证实,无论采取何种药物或措施,只要能使血清LDC-C水平下降,就可稳定、延缓或消退动脉粥样硬化病变,并能显著减少动脉粥样硬化性心血管疾病(ASCVD)的发生率、致残率和死亡率。因此,冠心病患者进行调脂治疗应该将降低LDC-L作为首要干预靶点(目标),而非-HDC-C可作为次要干预靶点(目标)。 对于冠心病患者来说,无论其血脂水平如何,都应适当服用他汀类药物将LDC-C控制于<1.8mmol/L(70mg/dL),非-HDC-C
 彭长生 主治医师 天津市胸科医院 心血管内科1671人已读
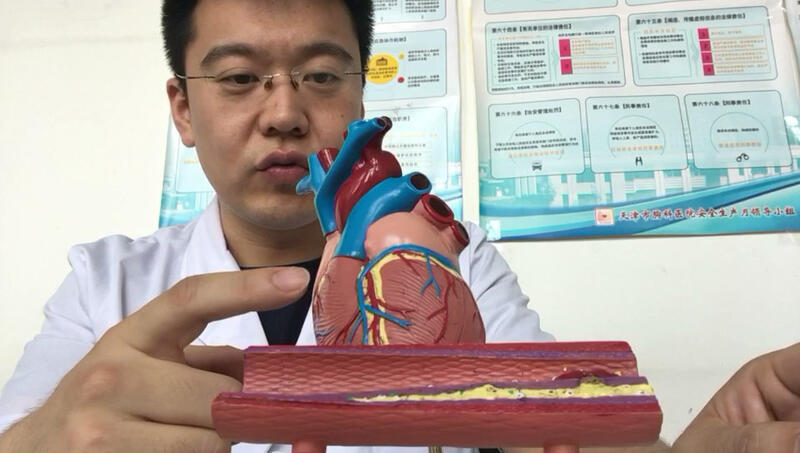
彭长生 主治医师 天津市胸科医院 心血管内科1671人已读 - 精选 冠心病发病原理
 彭长生 主治医师 天津市胸科医院 心血管内科2.7万人已观看
彭长生 主治医师 天津市胸科医院 心血管内科2.7万人已观看 - 精选 冠心病病人到底应不应该停用阿司匹林!!!
国内外权威指南一致指出,对于已经发生心脑血管疾病的患者,长期服用阿司匹林可使严重血管事件显著减少。并且既往研究显示,心脑血管疾病发生后一直服用阿司匹林的患者,较未坚持服药者,20年的生存率更高。 我们可以了解到,长期依从性是阿司匹林治疗心脑血管疾病获益的前提,但我国药物治疗依从性较差,阿司匹林依从性仅为65%。 擅自停用阿司匹林是存在很大风险的。对于冠心病患者,停用及拒用阿司匹林,心脏意外的危险性增高3倍。对于脑血管病患者,停用阿司匹林可致脑卒中风险显著增加。 规范使用阿司匹林,减少不良反应,有助于提高患者依从性。那该如何规范使用阿司匹林呢?建议您记住三个最佳: 最佳剂量:75~150mg/d,这是一种有效的长期抗血小板治疗方案。 最佳剂型:精确肠溶剂型,肠溶阿司匹林较普通阿司匹林胃肠道不良反应发生率低。 最佳时间:空腹服用,餐前服用(餐前至少30分钟)可明显降低消化道不良反应发生率。(特指肠溶片) 可能有些患者服用阿司匹林后出现腹部不适,因此导致停药,这种情况应该怎么办呢? 医生给患者应用阿司匹林之前会对消化道损伤风险进行评估。如果患者既往存在以下一项或一项以上情况,建议筛查幽门螺杆菌(HP),如果存在HP感染,建议给予治疗并预防性应用保护胃的药物: 1. 消化道溃疡及并发症病史; 2. 消化道出血史; 3. 需要双联抗血小板治疗或联合抗凝治疗。 既往没有消化道溃疡病史的患者,对于有下列2项或两项以上危险因素的患者,也建议预防性使用保护胃的药物: 1. 年龄在65岁以上; 2. 使用糖皮质激素; 3. 消化不良或胃食管反流病。 联合胃肠道保护药物(质子泵抑制剂)可增加消化道高危患者阿司匹林治疗依从性,显著降低停药风险。 综上所述,坚持服用药物是患者院外管理的重中之重!切不可自行停用药物!若出现并发症,请及时就诊才是最明智的选择!
彭长生 主治医师 天津市胸科医院 心血管内科3458人已读 - 视频 心力衰竭之风向标~“心率”
 彭长生 主治医师 天津市胸科医院 心血管内科1049人已观看
彭长生 主治医师 天津市胸科医院 心血管内科1049人已观看 - 视频 心力衰竭之左右心衰
 彭长生 主治医师 天津市胸科医院 心血管内科1045人已观看
彭长生 主治医师 天津市胸科医院 心血管内科1045人已观看 - 视频 心力衰竭之“金三角”
 彭长生 主治医师 天津市胸科医院 心血管内科1409人已观看
彭长生 主治医师 天津市胸科医院 心血管内科1409人已观看 - 视频 心力衰竭之诱发因素
 彭长生 主治医师 天津市胸科医院 心血管内科803人已观看
彭长生 主治医师 天津市胸科医院 心血管内科803人已观看 - 视频 心力衰竭--低钾血症
 彭长生 主治医师 天津市胸科医院 心血管内科1113人已观看
彭长生 主治医师 天津市胸科医院 心血管内科1113人已观看 - 视频 什么是心力衰竭
 彭长生 主治医师 天津市胸科医院 心血管内科1200人已观看
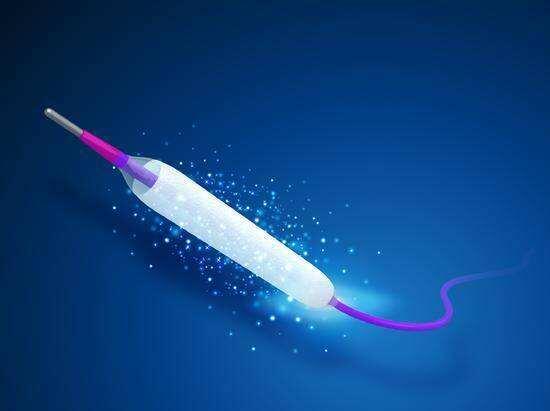
彭长生 主治医师 天津市胸科医院 心血管内科1200人已观看 - 医学科普 (新技术)药物洗脱球囊
冠心病介入治疗的出现开创了冠心病再血管治疗的新纪元,而术后再狭窄是其面临的主要挑战之一。再狭窄的发生不仅导致了心绞痛症状的复发,需要再次血运重建缓解症状,在部分患者亦可引发急性冠脉综合症。越来越多支架
 彭长生 主治医师 天津市胸科医院 心血管内科6931人已读
彭长生 主治医师 天津市胸科医院 心血管内科6931人已读





